不妊治療、とくに体外受精や顕微授精などの生殖補助医療は、自然妊娠の仕組みを研究し、解明された成果を臨床に応用することで進歩してきました。
人間は多細胞生命体と呼ばれるように、私たちの体はたくさんの細胞(大人では約60兆個)でできていますが、最初は受精卵というたったひとつの細胞から始まるわけです。そして、この細胞分裂が正常に繰り返されるときに、着床する力の強い質のよい胚(赤ちゃんの素)へと育ちます。
体外受精では、いかに質のよい受精卵を育てるかが、着床(妊娠)を成功させる大きな鍵になります。このため、
- 十分に成熟した卵子を排卵させる
- 形が正常で運動性の高い精子を確保する
- 採卵後の卵子・媒精後の受精卵の培養環境を整える技術を向上する
等の方法が追求されています。
受精卵の形や発育のスピードを観察することで、受精卵の質を評価することができます。そして、質のよい受精卵を数少なく胚移植することで、多胎妊娠を防ぐことができます。
実際、日本産科婦人科学会では、平成20年4月より実施の会告で、子宮内に戻す受精卵の数は通常1個、多くても2個とするとしています。背景には良質胚を育てる技術の進歩と良質胚を評価する方法の進歩があります。
胚盤胞移植
受精卵は分割が進むにしたがって、4分割卵→8分割卵→桑実胚→胚盤胞と発育していきます。従来、体外受精では媒精から48時間たって、4〜6分割卵になった時点で子宮に戻していました。しかし、自然妊娠では卵管で受精した受精卵は5〜7日かかって子宮内膜に到達し、着床します。つまり胚盤胞に育ってから着床するわけです。このため、体外での培養時間を長くして、自然妊娠により近い胚盤胞まで育つのを待って胚移植するのが胚盤胞移植です。
4分割卵での胚移植では、体内で胚盤胞まで発育したかどうかを確認することは難しいのですが、体外で胚盤胞まで育ったことを確認できれば、着床率が高まると期待されます。
通常の体外受精では妊娠しにくい方や年齢の高い方にも質の良い胚盤胞による胚移植によって、妊娠率が高くなると期待されています。
二段階胚移植
自然妊娠では、受精卵は卵管が分泌する栄養分を吸収しながら発育します。また、受精卵ができたという情報は子宮内膜にも届いて、子宮内膜は受精卵を受け入れる準備を始めます。
体外受精の場合、子宮内膜はある意味、唐突に受精卵を受け入れることになります。そこで考えられたのが二段階胚移植です。
第一段階として4分割卵を胚移植し、第二段階として胚盤胞を胚移植します。4分割卵によって子宮内膜が着床の準備を始め、受け入れ態勢の整ったところで、本命の胚盤胞の着床を成功させようという方法です。
しかし、着床の仕組みについてはいまだ未知の部分も多く、二段階胚移植については必ずしも有効と限らないとする意見もあります。
また移植する胚の数のこともあり、進んで選択されてはいません。
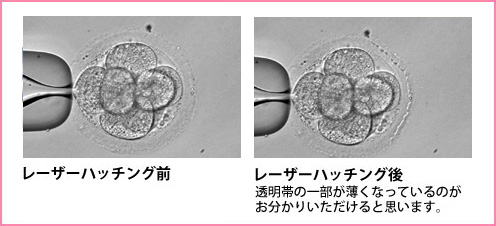
アシステッド・ハッチング(孵化補助)
子宮に到達した受精卵は、外側にある透明帯を自ら溶かしながら、子宮内膜に接着して着床します。これをハッチング(孵化)といいます。しかし、なかには透明帯が破れにくく、着床がうまくいかないことがあります。このため、あらかじめ、透明帯に穴を開けたり、薄く削ってハッチングしやすくすることをアシステッド・ハッチング(孵化補助)といいます。
従来、アシステッド・ハッチングは酸を使って小切開されましたが、最近ではレーザーが使われるようになっています。従来の方法は技術者の能力に左右される面がありましたが、レーザーによるハッチングは機械的に行われる点で、簡便に均一にできるメリットがあります。
当院でも昨年末より本格的にレーザーによるアシステッド・ハッチングをはじめています。レーザーでのハッチングにより妊娠された患者様も多くなり、なかなか妊娠できなかった患者様に効果的なよい方法であると確信しています。
写真は採卵後3日目に胚移植を行い妊娠した例です。
精巣内精子による顕微授精
射精精液内に精子が1匹もいない場合、医学的には無精子症とされます。しかし、精巣(精子が作られるところ)内には精子が存在することがあります。また、精巣内に完成精子はないが、完成精子一歩手前の後期精子細胞がある場合もあります。
このような精巣内精子または後期精子細胞を採取して、顕微授精する方法があり、近年、臨床の技術は大変進んで、男性不妊に悩む多くのご夫婦にも赤ちゃんが授かるようになっています。
近未来の生殖補助医療
「未受精卵の凍結保存は可能?」
受精卵の凍結保存は以前から行われ、当院初の凍結受精卵による赤ちゃんは1994年に誕生しています(世界初の凍結受精卵による出産から10年後のことです)。しばらく前までは、受精前の卵子を凍結保存するのは困難でした。しかし、最近では凍結液や融解の技術が進み、可能になっています。そして、病気治療のために卵巣機能が障害される心配のある女性に限って、将来の妊娠に備えて、卵子を採取し、凍結保存できるようになりました。病気治療のために、将来お母さんになることをあきらめるしかなかった女性たちにとって、とても大きな朗報といえますね。
「卵子の若返りは可能?」
高齢というと一般的には60歳以上を指しますが、生殖医学では35歳以上を指します。女性の卵巣の働きには年齢の壁があり、個人差はあるものの35歳を超えると受精能の高い卵子の排卵が難しくなってきます。とくに40歳以上では、生殖補助医療による助けがあっても妊娠率は大幅に低下してきます。 そのため、高齢妊娠を可能にする方法として、実験段階ですが、40代女性の卵子の核を20代女性の卵子(核を抜いた卵子)に移植する方法が試みられています。 なかなか妊娠を望めない40代女性にとって、自分の遺伝情報をもつ卵子で妊娠・出産が可能になる点では、大きな朗報ですが、一方、現在、日本産科婦人科学会では会告で他人からの卵子提供を禁止していること、核を抜いても提供者の遺伝情報の一部が受精卵に入ることなど、この方法が実際の臨床に活用されるまでには課題が多いようです。しかし、これらの研究を端緒に卵子の若返りが実際に可能になる日も近いかもしれませんね。
受精と着床の仕組みについてはまだまだ未知の部分も多く解明されていないことも多くあります。そして生命誕生は本当に神秘的なことです。 科学者の研究で説明できないこともあります。生殖医療の研究も進み治療も身近になってきましたが、全てではありません。 代替医療などで医療を補助する治療もあり、神秘な体に効果をもたらしてくれることもあります。ともあれ命を誕生させるということは、簡単なことではないということですね。






